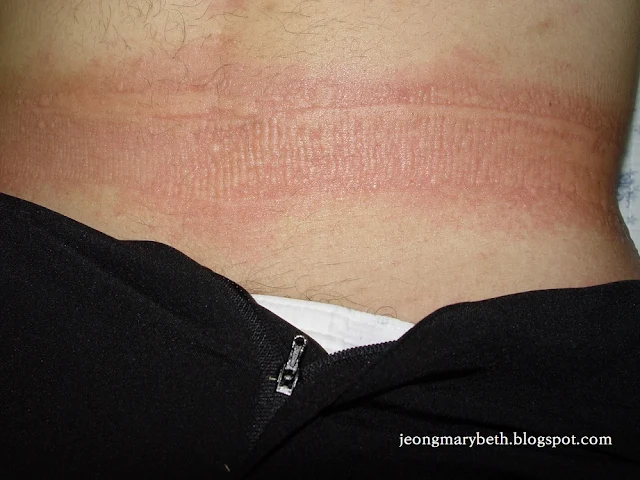
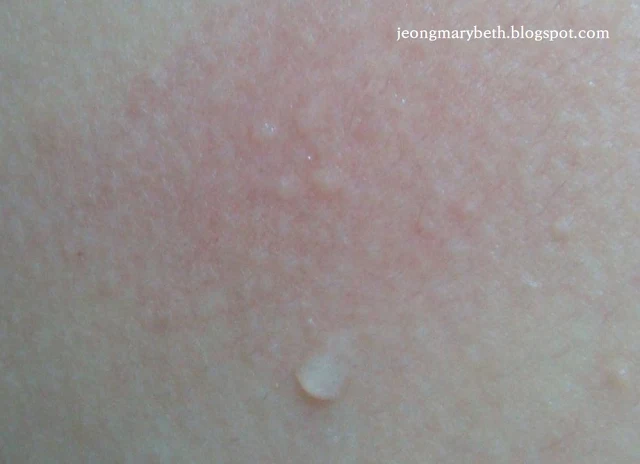
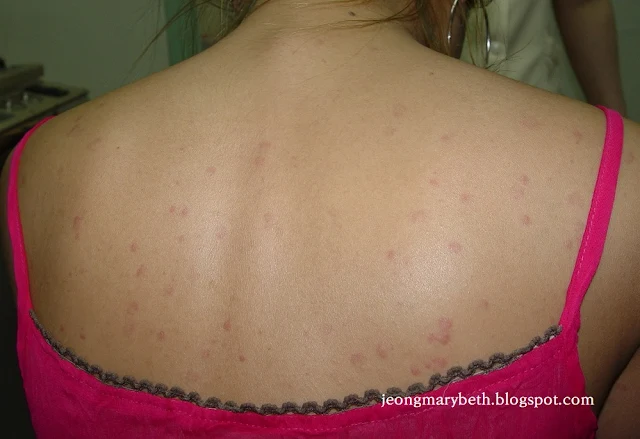
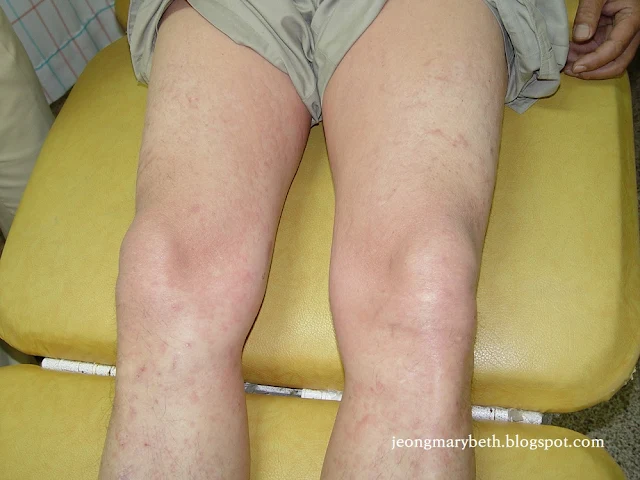
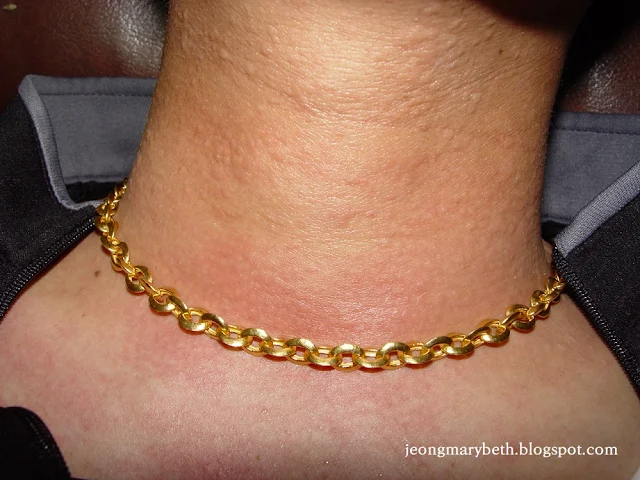
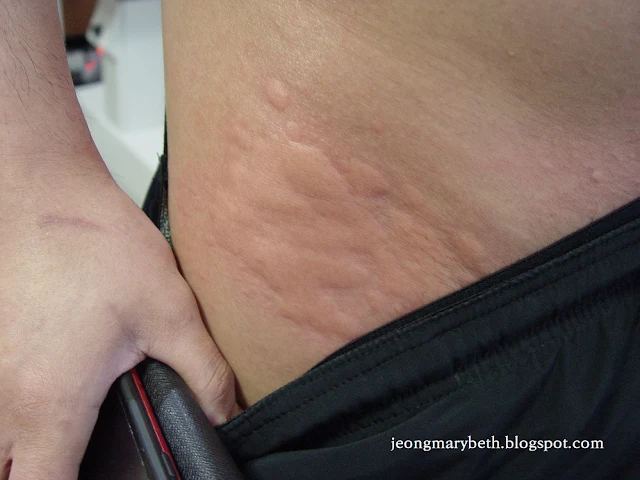
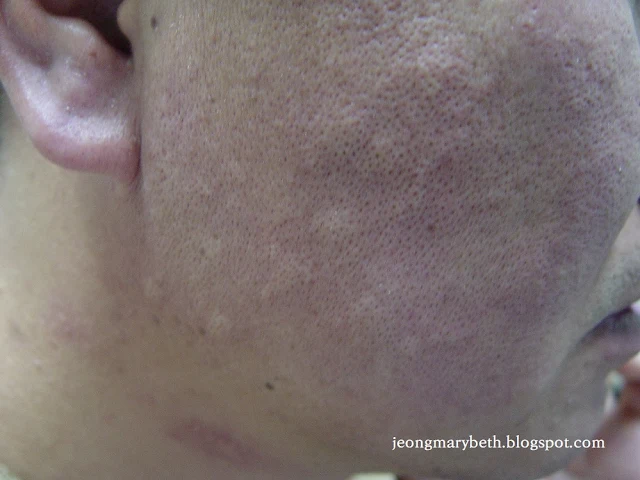
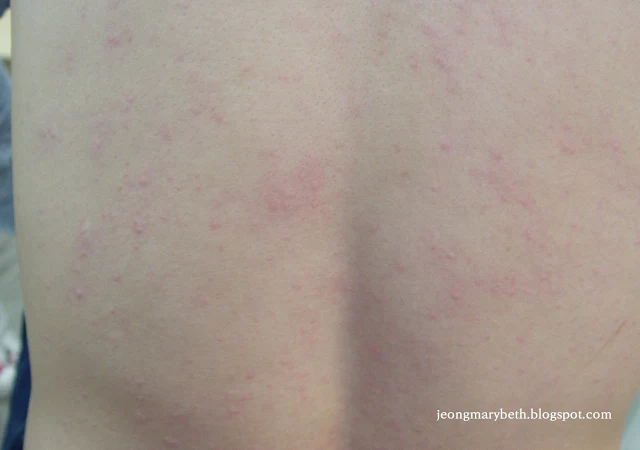
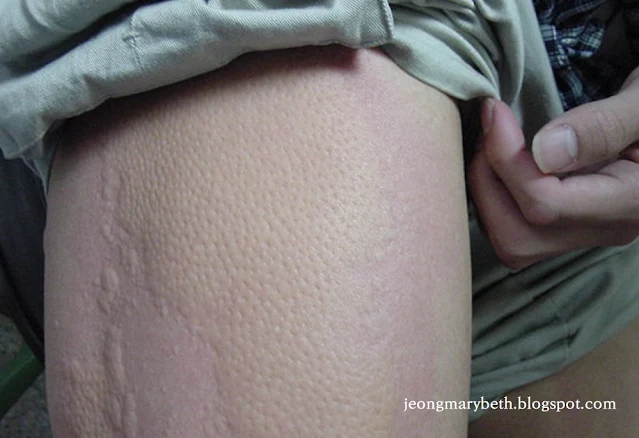
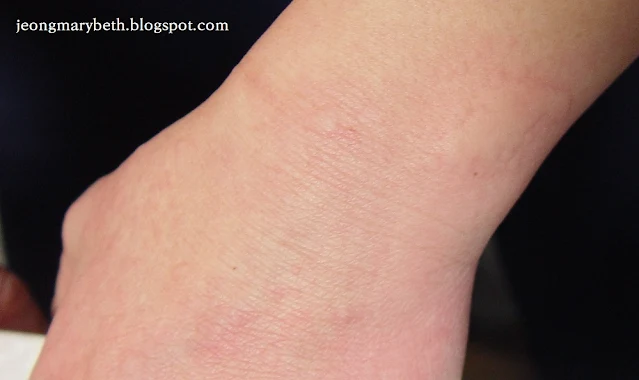
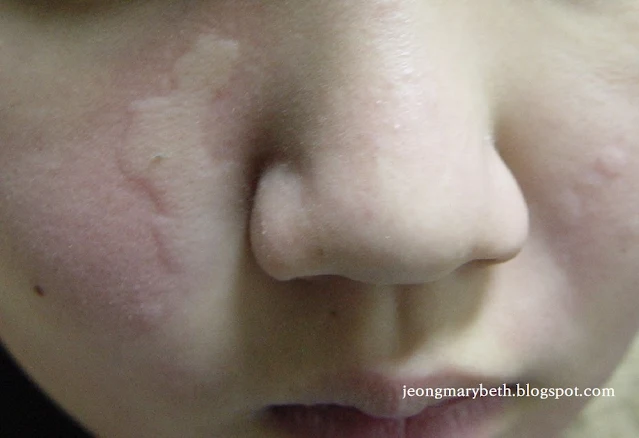
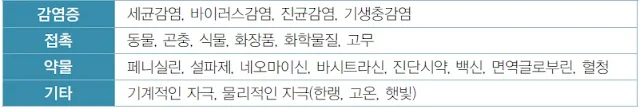
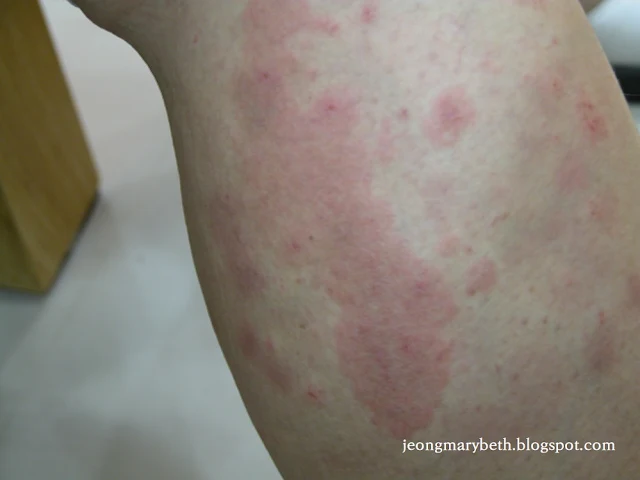
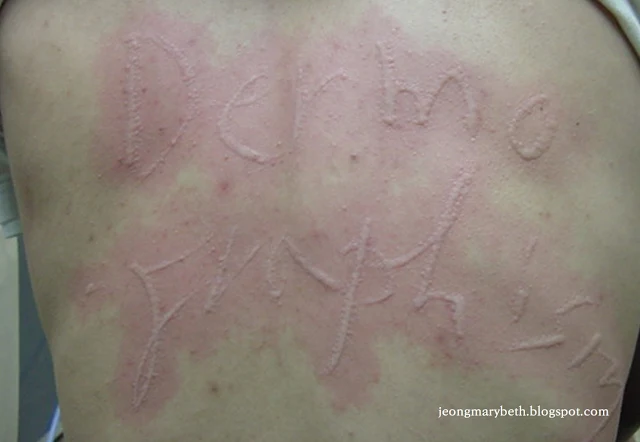만성 두드러기는 두드러기가 6주 이상 지속되는 경우를 말하며, 두드러기가 쉬지 않고 매일 발생하는 지속형과 수일이나 수 주일 불규칙한 간격으로 계속 발생하는 간헐형으로 나타날 수 있다. 만성 두드러기는 음식물이나 흡입항원, 약제, 감염 등에 의해 주로 발생하는 급성 두드러기와 달리 물리적 두드러기 이외에는 그 원인을 특별히 규명할 수 없는 특발성 두드러기가 대부분을 차지하므로 환자의 일상생활, 환경, 음식물 등을 철저히 조사하고 적절한 검사를 통해 이를 확인하는 등 의사와 환자의 공동 노력이 필요하다. 특히 많은 사람들이 두드러기의 원인이 음식물에 있다고 생각하여 엄격한 제한 식이를 하는 경향이 있지만, 음식물이 실제 두드러기의 원인으로 확인되는 경우는 2.2∼4.9% 정도인 것으로 알려져 있으며, 만성 두드러기인 경우는 이보다 낮아서 1.4% 정도로 보고되고 있다. 스트레스나 불안, 우울증세 등이 특발성 두드러기 환자에게서 흔히 나타나는 증상이므로 스트레스 또한 두드러기를 일으키는 흔한 원인으로 생각하는 경향이 있지만 그 인과 관계에 대해서 명확히 규명되지 않은 연구가 대부분이다.
일부 만성 특발성두드러기 환자에서 자가 혈청을 피부에 주입했을 때 팽진 반응을 일으키는 인자가 존재함이 보고된 이후 만성 두드러기에서 자가면역 기전의 가능성이 크게 대두되었고, 최근 연구들에서는 일부 만성 두드러기 환자의 혈청 내에 FcεRI의 α unit와 IgE에 대한 순환 자가항체가 존재함이 보고되었으며, 최근에는 만성 두드러기를 원인이 밝혀지지 않은 만성 특발성두드러기와 만성 자가면역두드러기로 나누어 분류하기도 한다. 하지만 만성 두드러기의 원인은 아직 밝혀지지 않은 것이 대부분이고 기존 보고에 따르면 이러한 특발성 두드러기의 비율은 70%에서 90%에 이르는 것으로 알려져 있다. 만성두드러기 환자의 예후와 관련하여 약 50%는 1년 내에 증상이 사라지고 65%에서 3년 안에, 85%에서 5년 내에 증상이 사라지며, 10년 이상 증상이 지속되는 경우는 5% 미만으로 알려진다. 또 다른 연구에서는 두드러기의 유병 기간은 평균 3∼5년으로 알려져 있으나, 20년 이상 지속되는 환자들도 있다고 보고하기도 한다. 만성 두드러기 환자들은 다른 알레르기질환의 유병률도 일반 인구에 비해 높으며 특히 갑상선질환, 자가면역질환, 악성 종양의 유병률이 유의하게 높다. 두드러기는 몇 개월에서 몇 년 이상의 항히스타민 제제나 심한 경우 면역억제제의 치료를 요하는 경우도 있어 정상인에 비해 삶의 질이 월등히 감소된 것으로 알려져 있고 특히 환자의 사회적 역할과 심리적 부분에서 삶의 질의 손상이 두드러진 것으로 보고되고 있다.
참고문헌
1. 권현조, 조재훈, 김미연, 김형옥, 박영민. 설문지를 통한 만성 두드러기의 임상과 원인에 대한 연구. 대한피부과학회지 2007; 45 (6): 560-9.
2. 김병수, 장호선, 장봉석, 김문범, 오창근, 권경술, 권유욱. 만성 특발성 두드러기 환자에서 자가혈청 피부반응검사와 임상적 특성에 관한 연구. 대한피부과학회지 2005; 43 (8); 1053-9.
3. 김태환, 이가영, 김계정. 만성 두드러기 환자의 MAST 화학발광법에 의한 알레르겐 검사 성적과 임상 중증도와의 상관관계. 대한피부과학회지 2009; 47 (8): 911-7.
4. 신미선, 이시현, 김민수, 이정연, 최연진, 안지영, 박미연, 김명남. 만성 두드러기 환자의 삶의 질 평가. 대한피부과학회지 2010; 48 (7): 567-72.
5. 심우행, 문제호, 좌승욱, 송마가렛, 김훈수, 고현창, 김문범, 김도원, 김병수. 한국인 만성 특발성 두드러기 환자에서 가려움증의 특징에 대한 임상적 연구. 대한피부과학회지 2012; 50 (8): 679-87.
6. 예영민, 장광천, 최선희, 이정민, 유혜수, 박경희, 신미용, 김지현, 이서영, 최정희. 만성 두드러기의 진단과 치료: 전문가 의견서. Allergy Asthma Respir Dis 2015; 3 (1); 3-14.
7. 이보인, 유현주, 전희진, 이도현, 정경은, 박영민, 김태윤, 김형옥, 이준영. 급성 두드러기가 만성으로 이행하는 확률 및 이에 영향을 미치는 요인에 관한 연구. 대한피부과학회 프로그램북 2012; 64 (2): 267.
8. 이애영, 황규왕, 김계정. 약물발진, 홍반 및 두드러기. In: 대한피부과학회 교과서편찬위원회. 피부과학. 제6판. 도서출판 대한의학 2014: 289-97.
9. 이윤정, 박천욱, 이철헌. 만성두드러기 환자에서 화학발광법과 단자 시험에 관한 연구. 대한피부과학회지 1995; 33 (2): 260-7.
10. 이은아, 김혜성, 이준영, 김형옥, 박영민. 만성 두드러기 환자에서 항히스타민제 치료 전후의 삶의 질 변화 및 임상 경과에 대한 연구. 대한피부과학회지 2010; 48 (9): 758-65.
11. 이지영, 김광호, 박천욱, 이철헌. 만성 두드러기 환자에서의 자가면역에 관한 검사. 대한피부과학회지 2000; 38 (2): 221-6.
12. 이훈, 이승헌, 노재열, 이광훈. 만성 특발성 두드러기 환자에서 high - affinity IgE 수용체에 대한 자가항체의 의의. 대한피부과학회지 2001; 39 (1): 43-9.
13. 최지호, 은희철, 이유신. 만성 두드러기의 임상 및 검사소견에 관한 연구. 대한피부과학회지 1983; 21 (6): 673-81.
14. 최지훈, 안인수, 이희봉, 김혜원, 박천욱, 이철헌. 만성 두드러기 환자에서 자가혈청 피부반응 검사와 Helicobacter pylori 감염에 관한 연구. 대한피부과학회지 2009; 47 (7): 798-802.
*1. Azkur D, Civelek E, Toyran M, Msrlolu ED, Erkoolu M, Kaya A, Vezir E, Gini T, Akan A, Kocaba CN. Clinical and etiologic evaluation of the children with chronic urticaria. Allergy Asthma Proc 2016; 37 (6): 450-7
*2. Beck LA, Bernstein JA, Maurer M. A Review of International Recommendations for the Diagnosis and Management of Chronic Urticaria. Acta Derm Venereol 2017; 97 (2): 149-58.
*3. Chuamanochan M, Kulthanan K, Tuchinda P, Chularojanamontri L, Nuchkull P. Clinical features of chronic urticaria in aging population. Asian Pac J Allergy Immunol 2016; 34 (3): 201-5.
*4. Colgecen E, Ozyurt K, Gul AI, Utas S. Evaluation of etiological factors in patients with chronic urticaria. Acta Dermatovenerol Croat 2015; 23 (1): 36-42.
*5. Fine LM, Bernstein JA. Guideline of Chronic Urticaria Beyond. Allergy Asthma Immunol Res 2016; 8 (5): 396-403.
*6. Joob B, Wiwanitkit V. Toxocara Canis and Chronic Urticaria. Iran J Allergy Asthma Immunol 2016; 15 (2); 667.
*7. Kim JK, Har D, Brown LS, Khan DA. Recurrence of Chronic Urticaria: Incidence and Associated Factors. J Allergy Clin Immunol Pract 2018; 6 (2): 582-5.
*8. Kim YS, Park SH, Han K, Lee JH, Kim NI, Roh JY, Seo SJ, Song HJ, Lee MG, Choi JH, Park YM. Clinical Course of Chronic Spontaneous Urticaria in the Korean Adult Population. Allergy Asthma Immunol Res 2018; 10 (1): 83-7.
*9. Schaefer P. Acute and Chronic Urticaria: Evaluation and Treatment. Am Fam Physician 2017; 95 (11): 717-24.
*10. Weller K, Siebenhaar F, Hawro T, Altrichter S, Schoepke N, Maurer M. Clinical Measures of Chronic Urticaria. Immunol Allergy Clin North Am 2017; 37 (1): 35-49.